- Как разобрать щприц ручку для инсулина
- Нужно Разобрать шприц ручку для инсулина левемир и Переставить гильзу в новопен эхо.
- Ремонт инсулиновых шприц ручек
- Выявление пришедшего в негодность инсулина
- Рекомендации по хранению инсулина (в картридже, флаконе, шприц-ручке)
- Рекомендации по использованию инсулина (в картридже, флаконе, шприц-ручке):
- Рекомендации во время путешествий:
- Инсулин в картридже/флаконе нельзя использовать, если:
- УЗ «Могилевская городская больница скорой медицинской помощи»
- Тема 6. Способы и техника введения инсулина
Как разобрать щприц ручку для инсулина
Как разобрать щприц ручку для инсулина — этот вопрос чаще всего задают себе родители маленьких детей. Почему?
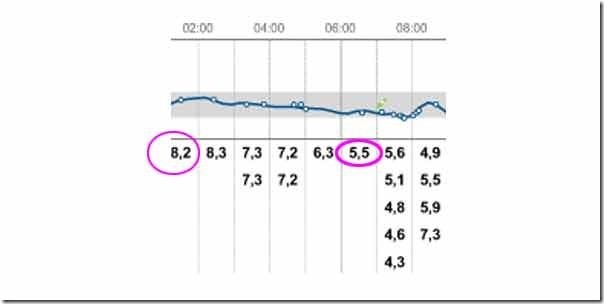
Для маленького ребенка с сахарным диабетом зачастую требуются небольшие дозы инсулина. В случае с помпой этот вопрос решается легко. Но иногда на ребенка ее просто не прицепишь из за небольшого роста и веса, тогда приходиться колоть шприц ручкой. У нас шприц ручка Новопен Эхо с шагом 0,5 единицы инсулина. Она используется для ввода короткого инсулина, а вот у длинного (у нас Левимир Флекспен) дозировка 1 единица и меньше не сделаешь, а это иногда бывает очень много, посмотрите на график.
На графике видно, что после отработки короткого инсулина в 1:00 ночи уровень сахара все равно снижается, и утром он 5,5, вроде бы неплохо, но правильнее было бы увеличить дозу короткого и снизить длинного.
Как будем это делать, если в наличии только шприц ручки Новопен Эхо и Флекспен Левемир?
Нужно Разобрать шприц ручку для инсулина левемир и Переставить гильзу в новопен эхо.
Для примера я использовал использованную ручку Левемира, чтобы набить руку.
Ну, а дальше давайте по шагам.
После того как сделали надрез, достаем гильзу.
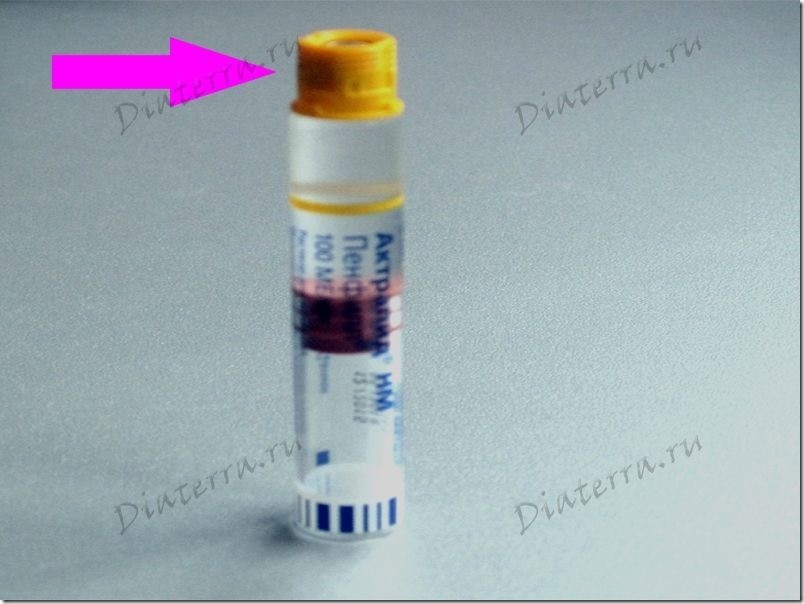
Дальше нам нужен колпачок, на который мы будем навинчивать иголку, возьмем его с гильзы Актрапида. Колпачок просто сдергиваем с гильзы.
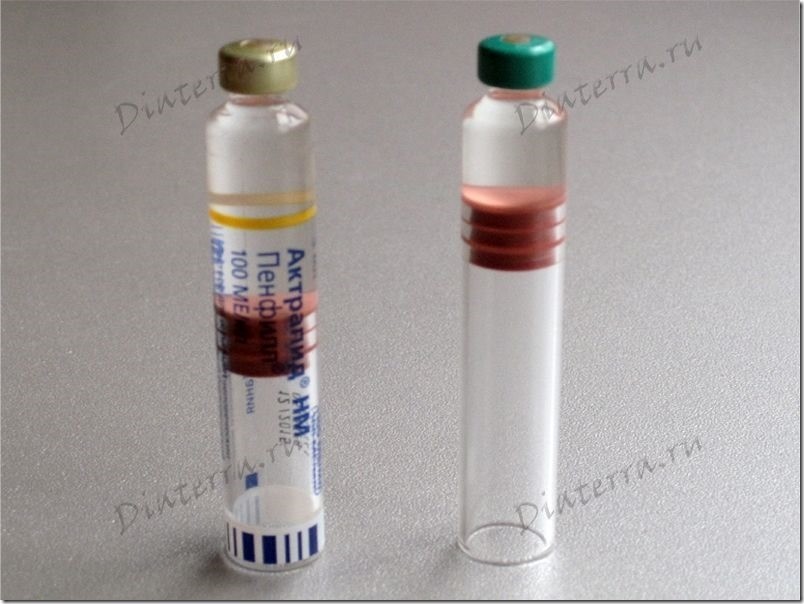
Слева Актрапид без колпачка, справа Левемир из одноразовой ручки.
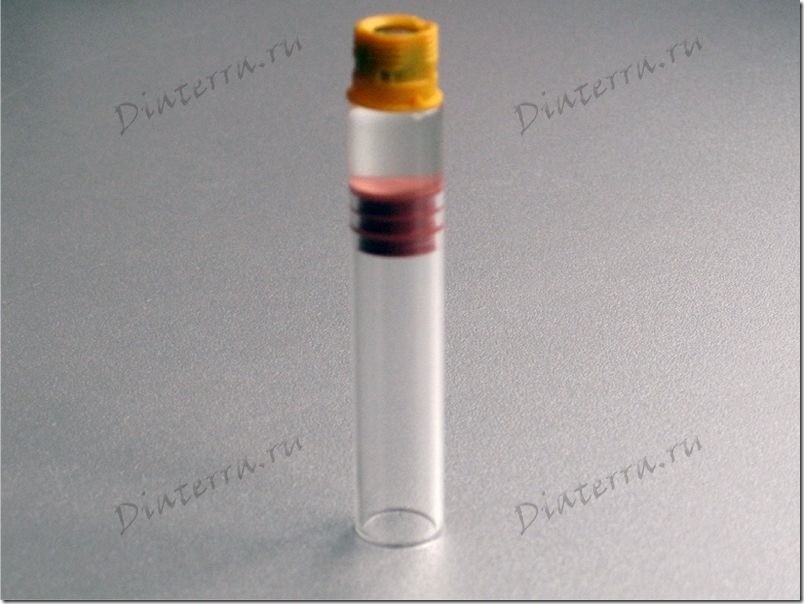
Одеваем колпачок на гильзу Левемира.
Вставляем Левемир в ручку Новопен Эхо.
Ну вот вроде бы и все. Еще раз предупреждаю, будьте осторожны, когда работаете с ножом.
Источник
Ремонт инсулиновых шприц ручек
Хорошо известно, что инсулин – гормон белковой природы. Для того, чтобы инсулин работал эффективно, он не должен подвергаться воздействию экстремально низких или высоких температур, а также подвергаться резкому перепаду температур. Если это происходит, инсулин становится неактивным, а следовательно бесполезным для применения.
Инсулин хорошо переносит комнатную температуру. Большинство производителей рекомендуют хранить инсулин при комнатной температуре (не выше 25-30°) не более 4 недель. При комнатной температуре инсулин потеряет меньше 1% своей силы за месяц. Рекомендуемая продолжительность времени хранения инсулина больше основана на заботе о его стерильности, чем о силе действия. Производители рекомендуют отмечать на этикетке дату первого забора на препарате. Необходимо ознакомиться с инструкцией из упаковки инсулина того типа, который используется, и обратить внимание на срок годности на флаконе или картридже.
Общепринятой практикой является хранение запасов инсулина в холодильнике (4-8°), а тот флакон или картридж, который используется в настоящий момент – при комнатной температуре.
Нельзя класть инсулин рядом с морозильной камерой, так как он не переносит температуру ниже +2°
Хранить запасы закрытого инсулина в холодильнике можно до окончания срока годности препарата. Срок годности закрытого инсулина составляет 30-36 месяцев. Всегда начинайте с более старой (но не просроченной!) упаковки инсулина из ваших запасов.

Не подвергайте инсулин воздействию яркого света и воздействию высоких температур, таких как солнечный свет в автомобиле или жара в сауне – инсулин снижает свой эффект при температуре выше 25°. При 35° он инактивируется в 4 раза быстрее, чем при комнатной температуре.
Если вы находитесь в условиях, где температура воздуха выше 25°, держать инсулин следует в специальных охлажденных чехлах, контейнерах или кейсах. Сегодня в продаже есть различные приспособления для того, чтобы перевозить и хранить инсулин. Есть специальные электрические охладители, которые работают от заряжаемых батареек. Также существуют термо-чехлы и термо-сумки для хранения инсулина, которые содержат специальные кристаллы, превращающиеся в гель при соприкосновении с водой. Один раз поместив такой термо-прибор в воду, можно использовать его в качестве охладителя инсулина в течение 3-4 дней. После этого срока для лучшего эффекта нужно будет вновь поместить его в холодную воду. В зимние месяцы перевозить инсулин лучше, положив его ближе к телу, а не в сумке.
Нет необходимости держать инсулин в полной темноте.
Никогда не используйте инсулин средней или длительной продолжительности действия, если он содержит хлопья внутри. А также инсулин короткого действия (регуляр), если он стал мутным.
Выявление пришедшего в негодность инсулина
Есть только 2 принципиальных способа понять, что инсулин прекратил свое действие:
- Отсутствие эффекта от введения инсулина (нет снижения уровня глюкозы крови);
- Изменение внешнего вида раствора инсулина в картридже/флаконе.
Если у вас сохраняется высокий уровень глюкозы крови после инъекций инсулина (а вы исключили влияние других факторов), ваш инсулин, возможно, потерял свою эффективность.
Если внешний вид инсулина в картридже/флаконе изменился, вероятно, он уже не будет действовать.
Среди отличительных признаков, указывающих на негодность инсулина, можно выделить следующие:
- Раствор инсулина мутный, хотя должен быть прозрачным;
- Суспензия инсулина после перемешивания должна быть равномерной, но остаются глыбки и комки;
- Раствор выглядит тягучим;
- Изменился цвет раствора/суспензии инсулина.
Если вам кажется, что с вашим инсулином что-то не то – не нужно испытывать судьбу. Просто возьмите новый флакон/картридж.
Рекомендации по хранению инсулина (в картридже, флаконе, шприц-ручке)
- Ознакомьтесь с рекомендациями по условиям и срокам хранения у производителя данного инсулина. Инструкция находится внутри упаковки;
- Защищайте инсулин от воздействия экстремальных температур (холод/жара);
- Избегайте прямого попадания солнечных лучей (например, хранение на подоконнике);
- Не держите инсулин в морозильной камере. Будучи замороженным, он теряет свои свойства и должен быть утилизирован;
- Не оставляйте инсулин в машине при высокой/низкой температуре воздуха;
- При высокой/низкой температуре воздуха хранить/транспортировать инсулин лучше в специальном термочехле.
Рекомендации по использованию инсулина (в картридже, флаконе, шприц-ручке):
- Всегда проверяйте дату изготовления и срок годности на упаковке и картриджах/флаконах;
- Никогда не используйте инсулин, если его срок годности истек;
- Внимательно осматривайте инсулин перед применением. Если раствор содержит глыбки или хлопья, такой инсулин нельзя использовать. Раствор инсулина прозрачный и бесцветный никогда не должен быть мутным, образовывать осадок или комочки;
- Если вы используете суспензию инсулина (НПХ-инсулин или смешанный инсулин) – непосредственно перед инъекцией необходимо аккуратно перемешать содержимое флакона/картриджа до получение равномерной окраски суспензии;
- Если вы набрали в шприц большее количество инсулина, чем требуется – не нужно пытаться остаток инсулина влить обратно во флакон, это может привезти к контаминации (загрязнению) всего раствора инсулина во флаконе.
Рекомендации во время путешествий:
- Возьмите с собой в поездку минимум двойной запас инсулина, рассчитанный на необходимое вам количество дней. Лучше разложить его по разным местам ручной клади (если часть багажа потеряется, то вторая часть останется невредимой);
- Путешествуя на самолете, всегда берите весь инсулин с собой, в ручную кладь. Сдав его в багажное отделение, вы рискуете заморозить его из-за экстремально низкой температуры в багажном отсеке во время полета. Замороженный инсулин использовать нельзя;
- Не подвергайте инсулин воздействию высоких температур, оставляя его в машине летом или на пляже;
- Необходимо всегда хранить инсулин в прохладном месте, где температура остается стабильной, без резких колебаний. Для этого существует большое количество специальных (охлаждающих) чехлов, контейнеров и кейсов, в которых инсулин может хранится в подходящих условиях:
- Открытый инсулин, который вы используете в данный момент, должен всегда находиться при температуре от 4°C до 24°C, не более 28 дней;
- Запасы инсулина должны храниться при температуре около 4°C, но не рядом с морозильной камерой.
Инсулин в картридже/флаконе нельзя использовать, если:
- Изменился внешний вид раствора инсулина (стал мутным, или появились хлопья или осадок);
- Истек срок годности, указанный производителем на упаковке;
- Инсулин был подвергнут действию экстремальных температур (заморозка/жара);
- Несмотря на перемешивание, внутри флакона/картриджа с суспензией инсулина остается белый осадок или комки.
Соблюдение этих несложных правил поможет вам сохранить инсулин эффективным в течение всего срока его годности и избежать введения в организм негодного препарата.
Источник
УЗ «Могилевская городская больница скорой медицинской помощи»
Тема 6. Способы и техника введения инсулина
Инсулин вводится подкожно. Вводить инсулин можно с помощью:
- инсулиновых шприцев;
- шприц-ручек;
- инъекционного порта (айпорта, iPort);
- инсулиновой помпы.
В Республике Беларусь инсулин чаще всего вводится с помощью инсулиновых шприцев.
Объемы инсулиновых шприцев: 0,3 мл, 0,5 мл и 1 мл. На шприц нанесены деления и цифры. Цифры означают количество единиц (от 10 до 100 ЕД). На картинке – шприц объемом 1 мл, в 1 мл – 100 ЕД, одно маленькое деление соответствует 2 ЕД инсулина.
Шприц должен соответствовать концентрации инсулина. Сейчас почти все инсулины с концентрацией 100 ЕД/мл и им соответствуют шприцы 0,1 мл – 10 ЕД (на шприце 1 мл маркировка 100 ЕД; 0,5 мл – 50 ЕД; 0,3 мл – 30 ЕД). Но раньше выпускался инсулин с концентрацией 40 ЕД/мл и для него существовали соответствующие шприцы (40 ЕД – 1 мл). Если в такой шприц набрать инсулин с концентрацией 100 ЕД/мл, то доза будет превышена в 2,5 раза. В нашей стране в настоящее время такие шприцы не выпускаются.
Кроме того, в аналоге инсулина туджео 300 ЕД в мл. Туджео вводится шприц-ручкой. Но если вдруг понадобится вводить туджео шприцем и набрать дозу инсулиновым шприцем на 100 ЕД/мл, то набранная доза будет больше нужной дозы в 3 раза.
Длина иглы в инсулиновом шприце от 6 до 13 мм. Толщина иглы обозначается буквой «G» (G31 – G26). Чем больше номер, тем тоньше игла (т.е. игла G31 будет тоньше, чем G26).
Выбор оптимальной длины и толщины иголки зависит от индивидуальных параметров организма и подбирается экспериментально.
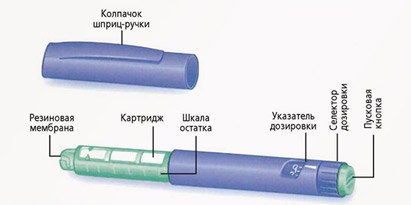
Шприц-ручки
Шприц ручка это устройство, в которое вставляется инсулин в специальных флаконах – картриджах. Устанавливается необходимая доза инсулина и вводится в виде инъекции (укола), как и шприцем. Иглы в шприц-ручках съемные и должны меняться после каждой инъекции инсулина. Иглы являются универсальными и подходят ко всем шприц-ручкам. После инъекции инсулина иглу надо снять. Нельзя хранить ручку с накрученной иглой. Из иглы может подтекать инсулин и в картридж может попадать воздух.
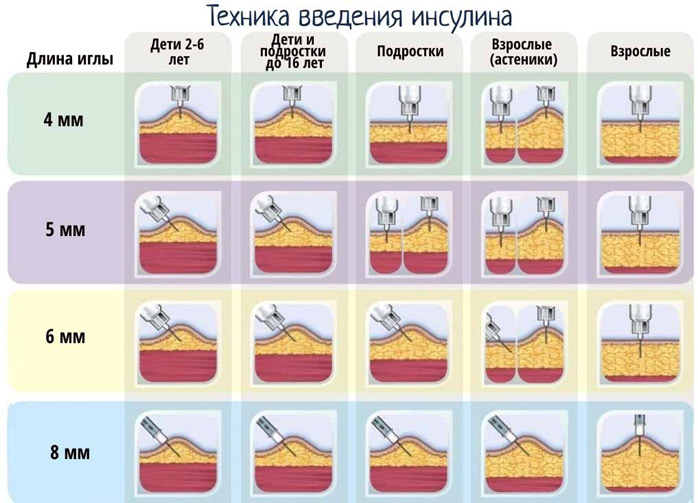
Иглы бывают длиной от 4 до 12 мм и толщиной G32 – G29. Как и в инсулиновом шприце, чем больше номер, тем тоньше игла.
Шприц-ручки бывают одноразовые и многоразовые.
Например, лантус выпускается в виде одноразовой ручки (Лантус СолоСтар) и в картриджах для многоразовой ручки (Лантус Пенфилл).
Одноразовая ручка содержит 300 ЕД инсулина (1 мл – 100 ЕД, в одной ручке 3 мл). Когда инсулин заканчивается, ручка выбрасывается. В многоразовых шприц-ручках вставляется инсулин в сменных картриджах. Один картридж (кроме Туджео) также содержит 300 ЕД инсулина (1 мл – 100 ЕД, 1 картридж – 3 мл). В Туджео в 1 мл содержится 300 ЕД.
В Республике Беларусь инсулин в картриджах выписывается только определенным категориям пациентов, указанным в приказе Минздрава (дети, беременные и др.).
Также ручки бывают электронными и механическими. Еще ручки отличаются по шагу, которым можно вводить инсулин (0,1 ЕД; 0,5 ЕД; 1 ЕД).
Для каждого инсулина – своя шприц-ручка!
Подробнее узнать о шприц-ручках можно на сайте www.test-poloska.ru.
Инъекционный порт
Смысл порта – сокращение количества инъекций. При его использовании выполняется 1 прокол при установке самого айпорта (специальным устройством под кожу вводится канюля), а далее укол инсулина делается не под кожу, а в резиновую мембрану айпорта. Инъекционный порт устанавливается на 72 часа или на 75 инъекций. Канюля айпорта бывает 6 и 9 мм (для детей – 6 мм, для взрослых – 9 мм). В айпорт нельзя одновременно вводить короткий и длинный инсулин. Разница между инъекциями должна быть не менее 60 минут. Причем сначала надо вводить короткий инсулин и только через 60 минут в айпорт можно ввести инсулин длительного действия. После введения в айпорт инсулина длительного действия ввести в него короткий инсулин можно не ранее чем через 3 часа. Поэтому часто инсулин короткого действия вводят в айпорт, а длительного – обычной инъекцией.
Инъекции в мембрану айпорта можно выполнять шприцами и ручками. Но иглы должны быть не менее 6 мм.
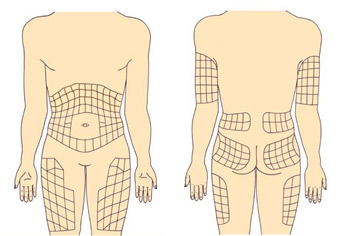
Рекомендуемые места введения инсулина
Инсулин можно вводить в область передненаружной поверхности бедер, ягодицы, наружную поверхность плеч, живот. В области живота инсулин не вводится вокруг зоны пупка (отступить 2 см по диаметру), в область срединной линии живота, от ребер вниз надо отступить 2 см.
В зависимости от того, куда ввели инсулин, отличается время действия генно-инженерного инсулина (аналогов это не касается). Самое быстрое действие инсулина наступает при введении в живот, поэтому в живот вводится инсулин короткого действия. Инсулин длительного действия вводится в бедра, ягодицы.
Вводить в плечи инсулин желательно, только если инъекцию выполняет кто-то другой.
Инсулин будет быстрее всасываться в условиях повышенного кровообращения (после бани, горячего душа, массажа места инъекции, физической нагрузки). Замедляет действие инсулин охлаждение, спазм сосудов, обезвоживание.
Нельзя вводить инсулин в одно и то же место, места введения инсулина необходимо чередовать (левое-правое бедро или плечо, левая – правая половина живота), расстояние между инъекциями инсулина должно быть не менее 2 см. Инсулин не вводится в область рубцов, стрий (растяжек).
Необходимо регулярно осматривать и прощупывать места инъекций. При неправильной технике инъекций (многократные инъекции в одно место, введение холодного инсулина, многократное использование игл и пр.) в местах введения инсулина могут образовываться уплотнения («шишки») – гипертрофическая липодистрофия. Реже в местах введения инсулина может происходить истончение подкожно-жировой клетчатки («впадины») – атрофическая липодистрофия. В места липодистрофий инсулин вводить нельзя! Если ввести инсулин в места липодистрофий, он не будет оказывать действия, также инсулин может там накапливаться и действовать непредсказуемо. В места липодистрофий теряется чувствительность, поэтому часто пациенты вводят туда инсулин, потому что там «небольно». Так делать нельзя.
Техника введения инсулина
Если Вы вводите продленный НПХ-инсулин («мутный» длинный инсулин), то перед употреблением его надо перемешать, перекатывая между ладонями не менее 10 раз (нельзя трясти флакон).
Если инсулин вводится шприцем, то в шприц надо набрать воздух соответственно количеству единиц инсулина (если вводите 10 ЕД инсулина, необходимо набрать 10 ЕД воздуха). Затем ввести набранный воздух из шприца во флакон с инсулином и набрать нужное количество инсулина. Удалить пузырьки воздуха из шприца (иглу вверх, постучать по шприцу), выпустить из шприца лишний воздух и 0,5-1 ЕД инсулина.
Если инсулин вводится шприц-ручкой, то надо набрать и выпустить 0,5-1 ЕД инсулина, держа при этом ручку иглой вверх.
Инъекции выполняются на чистом участке кожи чистыми руками. Если Вы соблюдаете правила личной гигиены, ежедневно принимаете душ, нет необходимости дезинфицировать кожу перед каждым уколом.
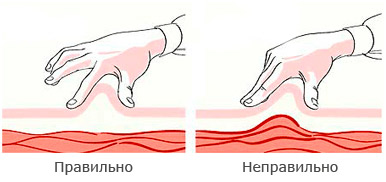
Необходимо сформировать кожную складку (в складку нельзя захватывать мышцы, должна захватываться только кожа). Инъекции инсулина должны осуществляться в подкожный жир, а не внутрикожно или внутримышечно. Складку надо брать двумя пальцами, а не всей кистью (чтобы не захватить мышцы).
Игла вводится в зависимости от толщины подкожно-жировой клетчатки вводится под прямым углом или под углом 45 0 в основание складки, срезом иглы вверх.
После введения иглы надо плавно нажать на поршень шприца или шприц-ручки (шприц-ручку обхватить 4 пальцами, нажимать большим пальцем), ввести инсулин и удерживать шприц под кожей не менее 10 секунд (считать до 20). Чем больше доза, тем дольше надо держать иглу. После этого достать иглу (складку не отпускать!), подождать немного (досчитать до 3) и отпустить складку.
Хранение инсулина
Запас инсулина должен храниться в холодильнике при температуре от 2 до 8 0 С. Инсулин нельзя замораживать! Если инсулин был заморожен, его нельзя использовать. В самолете инсулин нельзя сдавать в багаж, т.к. там он может замерзнуть.
Флакон, из которого вводится инсулин может храниться при комнатной температуре (до 25 0 С) до 4 недель. Следует избегать попадания прямых солнечных лучей на инсулин.
Если инсулин достали из холодильника, он должен находиться при комнатной температуре не менее 1 часа.
В поездках, на пляже запас инсулина надо хранить в специальных термочехлах для хранения инсулина. Также термочехлы надо использовать при отрицательной температуре окружающего воздуха. При отрицательной температуре окружающего воздуха инсулин надо перевозить, положив его ближе к телу, а не в сумке.
Нельзя использовать инсулин при изменении цвета, появлении хлопьев, осадка.
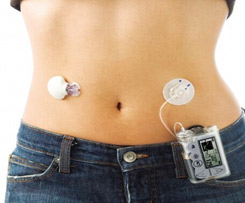
Инсулиновая помпа
Инсулиновая помпа представляет собой устройство, с помощью которого осуществляется постоянная подкожная инфузия инсулина. При этом вводится ультракороткий инсулин с заданной скоростью в качестве базального инсулина и дополнительно вводятся болюсы инсулина на еду.
При этом можно изменять скорость введения базального инсулина по часам (эффективно при синдроме утренней зари), применять различные болюсы введения короткого инсулина (эффективно для компенсации различной еды). Помпа не заменяет мониторинг глюкозы (мониторинг это одна статья расходов, помпа – другая). Также надо понимать, что помпа не является искусственной поджелудочной железой, решение о вводимых дозах инсулина принимает не помпа, а пациент. При использовании помпы надо уметь точно считать углеводы, знать свои коэффициенты. Помпу есть смысл ставить, когда имеется понятие о компенсации диабета. При отсутствии знаний помпа сама по себе не решит проблемы компенсации.
Существуют проводные и беспроводные помпы. В беспроводных помпах (Омнипод) инсулин находится в специальных устройствах (подах), которые устанавливаются на тело. Управление подачей инсулина осуществляется через специальный пульт. Цена одного пода – 20-25 $, один под устанавливается на 72 часа, на месяц нужно минимум 10 подов. Цена пульта составляет порядка 600 $.
В проводных помпах инсулин находится в специальном резервуаре в помпе. Помпа фиксируется на одежде, на теле подкожно устанавливается канюля (тефлоновая или стальная), инсулин подается от помпы к канюле через специальный катетер. Резервуар, канюлю и катетер надо менять каждые 3 дня.
В Республике Беларусь сертифицированы проводные помпы компании «Медтроник», которые продает компания Zarga, на сайте которой можно ознакомиться с действующими ценами.
Основные проблемы, которые возникают при использовании помпы:
- высокая стоимость (бесплатно помпы могут устанавливаться детям и беременным, инфузионные наборы покупаются пациентами за свой счет, инсулин бесплатно);
- неудобство при ношении, необходимость снятия на период водных процедур (душ, купание);
- загибы канюлей, вследствие чего инсулин перестает поступать в организм.
Источник